अहिले फेसबुकमा धेरैले फलानो ब्लड ग्रुपको प्लाज्मा चाहियो भन्दै डोनर खोजिरहेका हुन्छन्। कोभिड-१९ लागेर निको भइसकेका व्यक्तिको खोजी गर्दै गरिने यस्ता अनुरोधहरु सामाजिक सञ्जालमा, मेसेजमा र ग्रुपहरुमा पनि प्रशस्त देखिन्छन्। अहिले दैनिक ७ हजारभन्दा बढी संक्रमित पहिचान भइरहेका छन्। सक्रिय संक्रमितहरुको संख्या ठूलो छ। त्यसैले अस्पताल पुग्ने गरी कोभिडले बिरामी बनाएकाहरु पनि धेरै छन्। उपचारमा भएकाहरुलाई ‘प्लाज्मा’ दिनुपर्यो भनेपछि बिरामीका आफन्तहरु यसरी सोसल मिडियामा सहयोग खोज्दै आउने हुन्। तर प्लाज्मा थेरापीका बारेमा धेरैले नबुझेका र बुझ्नै पर्ने कुरा धेरै रहेछन्। त्यसैलाई यहाँ समेट्ने प्रयास गरेको छु।
१) के हो Convalescent plasma therapy ?
पहिला अलिकति सैद्धान्तिक रुपमा कुरा बुझौँ। एउटा देशमा बाह्य आक्रमण भयो भने त्यो देशभित्रैका शक्तिहरुले त्यसलाई परास्त गर्छन्। त्यसैगरी कसैलाई संक्रमण भयो भने त्यो व्यक्तिको शरीरले एन्टीबडी बनाउन थाल्छ। त्यही एन्टिबडीले भाइरसको संक्रमणलाई हराइदिने हो।
कोरोना भाइरसको संक्रमण भएको मान्छेको जिउमा पनि त्यसैगरी एन्टिबडी शरीरले बनाउँछ। यो रगतमा हुन्छ। कोरोना लागेर निको भइसकेको मान्छेको रगतबाट प्लाज्मा निकालियो भने त्यहाँ भाइरसविरुद्ध लड्ने क्षमता भएको एन्टिबडी हुन्छ। अनि त्यो एन्टिबडीहरुलाई लिएर अर्को व्यक्तिलाई जसलाई संक्रमण भएको छ, उसलाई हाल्ने हो भने त्यही एन्टिबडीहरुले भाइरसलाई निस्तेज पारिदिन्छ भन्ने सिद्धान्त हो।
इपिमिडियोलोजी तथा सरुवा रोग नियन्त्रण महाशाखाका पूर्वनिर्देशक डा. बाबुराम मरासिनीका अनुसार ‘एक व्यक्तिको प्लाज्मा अर्कोलाई दिनु भनेको कुनै पनि देशको आर्मी पुलिसले काम गर्न सकेन भने संकटको बेला अरु देशको सेना पुलिस बोलाएजस्तै हो।’
२) यो नयाँ कुरा हो त ?
होइन। यो धेरै पहिलादेखि गरिँदै आएको विधि हो। इतिहास खोतल्ने हो भने त सय वर्षभन्दा अगाडि पुगिन्छ। अरु केही उपचार विधिका विकल्प नहुँदा एच१एन१, सार्स र इबोला रोगको बेलामा पनि प्लाज्मा चलाइएको थियो। कसैको शरीरले आफै एन्टिबडी विकास गर्यो भने त्यसलाई एक्टिभ इम्युनिटी भनिन्छ। उदाहरणका लागि भ्याक्सिनबाट एन्टिबडी बन्नु। तर जब मानिसले अरु कुनै व्यक्तिको एन्टिबडी प्लाज्माबाट लिन्छ, त्यसलाई प्यासिभ इम्युनिटी भनिन्छ।
३) यो प्रभावकारी छ त ?
कोभिड-१९ को उपचारका लागि यो प्रभावकारी भएको प्रमाणित भइसकेको छैन। यसलाई क्लिनिकल ट्रायलका लागि सुरुमा अनुमति दिइएको हो।
इबोलाको औषधी बनाउने टिममा समेत रहेका भाइरोलोजिस्ट डा. सुदीप खड्काका अनुसार यसको अनुसन्धानका लागि सुरुमा क्लिनिकल ट्रायलहरु अहिले उनी काम गरिरहेको अमेरिकाको मेयो क्लिनिकमा पनि भएको हो। औषधी, खोप लगायत सार्वजनिक स्वास्थ्यको विषयमा अमेरिकाको नियामक निकाय एफडीएले यो प्लाज्मा थेरापीलाई आपतकालीन रुपमा प्रयोग गर्न सकिने भनेर अनुमति दिएको थियो।
तर त्यहाँ पनि अहिले यसको प्रयोग खासै भएको छैन।
किन त ? त्यसका विभिन्न कारणहरुबारे डा. खड्काले यसरी बुझाए-
एउटा कारण हो, सबै जनाको शरीरले एउटै किसिमको एन्टीबडी बनाउँदैन। भाइरससँग शरीरले फाइट गर्दा कुनै धेरै प्रभावकारी हुन्छ भने कुनै कम प्रभावकारी हुन्छ भाइरसलाई न्युट्रिलाइजिङ (निस्क्रिय) पार्ने विषयमा।
संक्रमित भएर निको भएका सबै जनाको दिन गनेरै एउटा निश्चित समयमा नै निकाल्ने हो भने पनि सबै जनाको शरीरमा त्यही संख्यामा एन्टिबडीहरु हुँदैन। कसैकोमा धेरै हुन्छ, कसैकोमा कम हुन्छ। कसैकोमा निको भएको ५,७ दिन वा १० दिनमा नै कम भएको पाइएको छ, कसैकोमा चाहिँ दुई तीन महिनासम्म पनि धेरै भएको पाइएको छ।
प्लाज्मा संकलन त गरिन्छ तर त्यसमा एन्टिबडीको क्वालिटी (भाइरसलाई निस्तेज पार्न सक्ने न्युट्रिलाइजिङ एन्टिबडी) सबैमा एउटै मात्रामा हुन्न। यति नै हुन्छ भनेर त्यसको निर्क्यौल गर्न सकिन्न। यसका लागि रगतबाट प्लाज्मा लिएर त्यसमा न्युट्रिलाइजिङ एन्टिबडी कति छ भनेर क्वान्टिफाइ गरेर हेर्नुपर्ने हुन्छ। तर क्वान्टिफाइ गर्दा पनि समस्या हुन्छ।
टेस्ट गर्दा सबभन्दा सजिलो भाइरसको एउटा प्रोटिनमात्र लिएर त्यसलाई टेस्ट गर्नु हो। तर त्यसरी गर्दा त्यो र वास्तविक भाइरसलाई न्युट्रिलाइजिङ गर्ने क्षमतामा चाहिँ फरक हुनसक्छ।
सारमा भन्नुपर्दा प्लाज्मामा भएको एन्टिबडीले भाइरसलाई न्युट्रिलाइज गर्छ भन्ने कन्फर्म पनि हुन्न। कति छ निश्चित एन्टिबडी भन्ने थाहा पनि हुन्न। त्यसलाई टेस्ट गर्नै पर्ने हुन्छ।
४) नेपालमा कसरी सुरु भयो?

प्लाज्मा थेरापीको एकदमै चर्चा कान्तिपुरले एक वर्षअघि (२०७७ साउन १९) गते ‘प्लाज्मा थेरापीले जगायो आशा’ शीर्षकको समाचारपछि हुन थालेको हो।
समाचार अनुसार त्यतिबेला नेपालमै पहिलो पटक कोभिड–१९ संक्रमितको कन्भलेसेन्ट प्लाज्मा थेरापीबाट ‘सफलतापूर्वक उपचार’ गरिएको थियो। ठाउँ थियो- त्रिवि शिक्षण अस्पताल, महाराजगन्ज। एक ६० वर्षका संक्रमित चिकित्सक जो आईसीयूमा उपचाररत थिए, उनमा प्लाज्मा थेरापीपछि ‘उल्लेखनीय सुधार’ देखिएको समाचारमा उल्लेख थियो।
त्यो समाचारमा नेपाल स्वास्थ्य अनुसन्धान परिषद्का सदस्य सचिव डा. प्रदीप ज्ञवालीको यस्तो भनाई राखिएको छ- सबैभन्दा पहिले त्रिवि शिक्षण अस्पतालमा प्लाज्मा थेरापी सुरु भए पनि देशभरका १२ वटा निजी र सरकारी अस्पताल कन्भलेसेन्ट प्लाज्मा थेरापी सुरु गर्न तम्तयार अवस्थामा रहेको छ।
यो समाचार आएको तीन सातापछि भदौमा परिषद्ले अपील निकालेर १५ वटा अस्पतालमा अब्जरभेसनल स्टडीका रुपमा अनुसन्धान भइरहेको जानकारी दिएको थियो।

नौ महिना भइसक्दा यस्तो अध्ययनको नतिजा के देखियो, साँच्चिकै यसबाट फाइदा भएको देखिएको छ कि छैन, भएको भए कति प्रतिशत सफल भयो, कति असफल भयो- कुनै पनि जानकारी परिषद्ले सार्वजनिक गरेको छैन।
५) विदेशमा अध्ययनको नतिजा के आयो त?
संक्रामक रोग विशेषज्ञ डा. अनुप सुवेदीका अनुसार ‘कोभिडको बारेमा सबैभन्दा उपयोगी र भरपर्दो रुपमा गरिएको बेलायतको “रिकभरी” र अन्य केही ठूला ट्रायलहरूमा प्लाज्माको अध्ययन बीचैमा बन्द गरिएको थियो। किनभने कुनै पनि समूहका बिरामीलाई केही फाइदा देखिएन। अर्जेन्टिनामा गरिएको एउटा निकै सानो अध्ययनमा ६५ वर्ष माथिकालाई लक्षण शुरु भएको ७२ घन्टाभित्र एन्टिबडीको मात्रा धेरै भएको प्लाज्मा दिइएको समूहमा सिकिस्त हुने संभावना घटेको देखिएको थियो। तर त्यो अध्ययन बिचैमा बन्द गरिएको थियो, बिरामीको संख्या नपुगेर। अरू निकैवटा ट्रायलले फाइदा नदेखाउँदा नदेखाउँदै, र अधिकांशतः त्यसै ठिक हुने “माइल्ड” बिरामीलाई प्लाज्मा दिनुपर्ने त्यस्तो उपचार यहाँ व्यावहारिक छैन।”
उनले ट्विटरमा लेखेका छन्- “विश्वभर नै प्रमाण-आधारित चिकित्सा पालना गर्ने ठाउँमा सबै खाले कोभिडका बिरामीलाई प्लाज्मा दिने काम बन्द गरिसके।”
भारतको महाराष्ट्रमा भर्खरै (जनवरी २०२१ मा) गम्भीर बिरामीहरुमा गरिएको प्लाज्मा थेरापीको ट्रायल बीचैमा रोक्नुपरेको थियो। कारण मृत्यु दरको ठूलो संख्या र इन्टरभेसन आर्ममा क्लटिङ। इन्डियन काउन्सिल अफ मेडिकल रिसर्च (आइसिएमआर) ले गरेको ४५० जना मध्यम अवस्थामा पुगेका बिरामीहरुको अध्ययनमा पनि यसले खासै प्रभावकारी नतिजा नदिएको उल्लेख थियो। त्यसैले उसले मध्यम र सिकिस्त बिरामी भएका बिरामी र बिरामी भएको १० दिनभन्दा बढी भइसकेका र जसको बडीमा इम्युनोग्लोबिन जी पहिल्यै छ, उनीहरुमा प्लाज्मा थेरापी नगर्न सुझाव दिन्छ। बाँकी रह्यो माइल्ड बिरामी, त्यस्ता ९८ प्रतिशत बिरामी त आफै निको हुने महाराष्ट्रको महात्मा गान्धी इन्स्टिच्युट अफ मेडिकल साइन्सेजका एसपी कालन्ट्री बताउँछन्।
६) नेपालमा के छ अवस्था ?
अहिले नेपालमा प्लाज्मा दिनुपर्यो भन्दै बिरामीका आफन्तहरु हारगुहार गरिरहेको अवस्था छ। ती बिरामीका आफन्तहरुलाई यो कस्तो खालको उपचार हो भनेर बुझाइएको छ त?
यो तल राखिएको फाराम प्लाज्मा थेरापी दिनका लागि बिरामी वा आफन्तले भर्ने मञ्जुरीनामाको अंश हो। यसलाई मैले यहाँबाट लिएको हुँ। यसको सातौँ बूँदामा Neutralizing antibody titters बारे जे लेखिएको छ, त्यो पढ्दा अचम्म लाग्यो। मैले त्यो बारे डा. सुदीप खड्कालाई जिज्ञासा राख्दा उनले भने, ‘Neutralizing antibody कति छ भन्ने थाहा नभएको प्लाज्मा प्रयोग गर्नु र कति मिलिग्राम औषधिको क्याप्सुल हो थाहा नभएको प्रयोग गर्नु उस्तै हो।’

डा. अनुप सुवेदीले पनि ट्विटरमा लेखेका छन्, ‘नेपालमा प्रायः ठाउँमा प्लाज्मामा एन्टिबडीको मात्रा जाँच्न पनि पाइँदैन।’
डा. खड्का थप्छन्, ‘मर्न लागेको बिरामीलाई कसैले मात्रा थाहा नभएको औषधि खुवाउँदैन तर यहाँ प्लाज्मा भने मनपरी छ। Resistant virus variant बनाउने बाहेक अरु केही फाइदा गर्दैन यसले।’
जे कामका लागि प्लाज्मा दिनु पर्ने हो, त्यो नै हुने/नहुने निश्चित नभएको अवस्थामा रामवाण जस्तो गरेर बिरामीका आफन्तलाई किन भौँतारिएर प्लाज्मा खोज्न लगाइन्छ त? के प्लाज्माको प्रक्रिया चलाएर त्यसवापत आउने शुल्क असुल्नमा अस्पतालहरुको बढी ध्यान गएको हो त?
किनभने डा. सुदीप खड्काका अनुसार अमेरिकामा एफडीएको गाइडलाइनमा Minimum requirement नै high titer neutralizing antibodies against COVID-19 भनिएको छ। नेपालमा टाइटर साइटर मतलब नगरी जथाभावी प्रयोग भएकोमा उनी चिन्ता जनाउँछन्।
यो मञ्जुरीनामा पनि औपचारिकताका लागि मात्र होला। कति बिरामीका आफन्तलाई यो कुरा थाहा होला त? मैले सोधेका केहीले त निको हुन्छ रे, कोमललाई त निको भयो रे भन्ने मात्र बताए, अरु कुरा डाक्टरहरुले बुझाएका छन् जस्तो लागेन।
भारतको कुम्भ मेलाबाट फर्किएको केही समयमा गद्दी बिनाका राजा ज्ञानेन्द्र र उनको परिवारमा श्रीमती कोमल र छोरी प्रेरणालाई कोरोना संक्रमण पुष्टि भएको थियो। कोमललाई प्लाज्मा थेरापीबाट उपचार गरिएको समाचार मिडियामा आएका थिए।
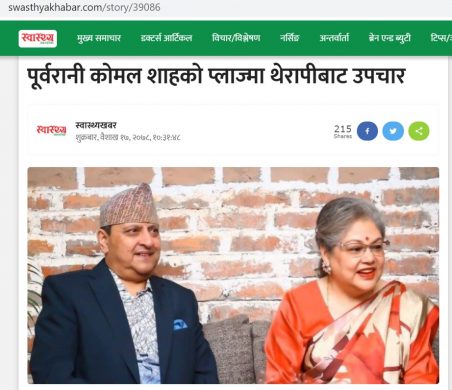
स्वास्थ्यखबरमा वैशाख १७ गते प्रकाशित समाचार।
अहिले त नेपालमा प्लाज्मा खोज्दै, संकलन गर्दै मानिसहरुलाई दिइराखेको अवस्था छ। मान्छेको साइज अनुसार २ सय एमएल दिने हो कि ५० एमएल दिने हो कि, कति दिने हो, जति पाइन्छ त्यति दिउँ भनिरहेको अवस्था छ।
७) ‘अन्तिम अवस्थामा प्लाज्माले काम गर्दैन’
अहिले फेसबुकहरुमा आइसियुमा लानु पर्ने भो, लौ प्लाज्मा चाहियो भनेर पोस्ट गरेको पनि एकदम धेरै देखिएको छ। तर डा. सुदीप खड्का भन्छन्- ‘प्लाज्मा थेरापीले अन्तिम अवस्थामा सहयोग गर्दैन।’
किन त ?
उनले बुझाए, ‘किनकि पिक टाइममा पुगिराखेको बेला भाइरसको नम्बर यति धेरै भइसक्या हुन्छ शरीरमा कि बाहिरबाट ५० एमएल, १०० एमएल प्लाज्मा हालेर त्यसमा भएको अलि अलि एन्टिबडीले कामै गर्दैन। सुरुवाती चरणमै जसलाई जोखिम छ, उदाहरणका लागि भर्खरै मुटुको शल्यक्रिया गरेर बसेको मान्छे छ, अथवा क्यान्सरको बिरामी छ, उसलाई कोभिडको संक्रमण भएको छ भने गम्भीर रोग लाग्ने चान्स छ भने त्यतिबेला दिनु ठीक हो। उपचारै गर्ने भनेर दिनु चाहिँ उपयुक्त हैन।’
नेपालमा उपचारै गर्ने भनेर बिरामीका आफन्तलाई प्लाज्मा खोज्न लगाइन्छ। आत्तिएका आफन्तहरुलाई यस्ता कुरा के थाहा हुनु। मरता क्या न करता भन्ने हिन्दी उखान जस्तो सकेको गर्छन्, खोज्न।
उनी भन्छन्- ‘अहिले नेपालमा अलिकति गम्भीर समस्या देखियो कि प्लाज्मा चढाइदिइहाल्ने भन्ने मेन्टालिटीमा गइरहेको जस्तो छ सबैजना। तर त्यसो होइन। कतिमात्राको प्लाज्मा दिने भन्ने थाहा पाउन पहिला एन्टिबडी कति छ भन्ने निर्क्यौल गर्नुपर्ने हुन्छ।
सरकारी तवरबाटै एउटा नियम बनाएर यति न्युट्रिलाइजिङ एन्टिबडी चाहिन्छ, त्यही अनुसार एउटा निश्चित मापदण्ड पुगेका बिरामीहरुमा मात्र प्लाज्मा दिने भनेर एउटा नीति नै बनाउनु पर्ने सुझाव उनको छ।
८) ‘जथाभावी प्रयोगले नयाँ खाले भाइरस निस्कने खतरा’
भाइरोलोजिस्टका रुपमा डा. सुदीप खड्का यसरी जथाभावी प्लाज्मा प्रयोग गर्दा नयाँ खाले भाइरस निस्कने खतरा देख्छन्।
कसरी त ?
भाइरसको म्युटेसन भएर (स्वरुप परिवर्तन गर्दै) नयाँ नयाँ भेरियन्ट बनिरहेका हुन्छन्। म्युटेसन आफै बिस्तारै हुँदै हुँदै जाने हो भाइरसमा।
म्युटेसनलाई बढावा दिने केही कुराहरु हुन्छ जसलाई हामी ‘सेलेक्सन प्रेसर’ भन्छौँ। अहिलेसम्म कोरोनाका जे जति भेरियन्टहरु देखिएका छन्, त्यो भन्या त केही पनि होइन त्यसका लागि।
किनभने संसार भरी जोजोलाई संक्रमण भएको छ अहिलेसम्म, ती मानिसहरुलाई अहिलेसम्म कोरोना भाइरसको संक्रमण कहिले भएकै थिएन। किनभने यो नयाँ खालको भाइरस थियो। यसको मतलब कसैलाई संक्रमण भयो भने त्यतिबेला भाइरसविरुद्ध कसरी लड्ने भनेर कसैको शरीरलाई थाहै थिएन।
त्यसले गर्दा भाइरस शरीरभित्र छिर्यो र मजाले आफूलाई रेप्लिकेट गर्दै नयाँ भाइरसहरु बनाउँदै शरीरमा फैलाउन पायो। यो त्यतिबेलासम्म भाइरसले गर्दै गयो, जतिबेलासम्म शरीरले भाइरसविरुद्ध एन्टिबडी कसरी बनाउने भन्ने थाहा पाएन। त्यसैले त्यतिबेला शरीरमा सेलेक्सन प्रेसर परेन।
सेलेक्सन प्रेसर कस्तोमा पर्छ भने जतिबेला भाइरसमाथि दबाब पर्छ। जस्तो मलाई गत अक्टोबरमा एक पटक कोरोना भाइरस संक्रमण भइसकेको छ। अब फेरि मलाई फेरि इन्फेक्सन हुन लाग्यो भने सुरुमै सेलेक्सन प्रेसर हुन्छ।
डा. सुदीपका अनुसार अहिले यो प्लाज्मा जथाभावी रुपमा अलि अलि मात्र एन्टिबडीहरु भएको चढाइदिँदा आधामात्र काम गर्ने वा त्यसले भाइरसलाई न्युट्रिलाइजै गर्न त सक्दैन नै, त्यो एन्टिबडीलाई जित्ने खालको नयाँ खालको म्युटेसन निस्कन्छ फेरि भाइरसको।
एन्टिभाइरलहरुको पनि त्यही हो। एन्टिबायोटिक्सहरुको पनि डोज पुर्याउनु पर्छ भनेको कारण त्यही हो। पिलो सुकेर गए पनि अर्को एक दुई हप्ता औषधी खानै पर्छ भनिन्छ। मात्रा पुर्याउनु पर्ने कारण त्यही हो।
यसमा चाहिँ मात्रा नै नपुर्याइकन, मात्रा कति हो भन्ने थाहा पनि नभइकन यसै हालिदिँदा त्यसले आर्टिफिसियल रुपमा भाइरसलाई सेलेक्टिभ प्रेसर दिइरहेको छ। अहिले फैलिरहेको भाइरसविरुद्ध बनिरहेको एन्टिबडीहरु हामीले मात्रा नपुर्याइकन यत्तिकै हचुवाको भरमा दिँदाखेरी भाइरसलाई सेलेक्टिभ प्रेसर पुग्छ। अनि यसबाट स्केप हुने नयाँ खालको भाइरस निस्कने सम्भावना झन् धेरै हुन्छ।
बुझिने भाषामा डा. सुदीप बक्सिङ म्याचको उदाहरण दिन्छन्– कोरोना र मानवको लडाइँ एउटा बक्सिङ्ग म्याच जस्तो मान्ने हो भने हाम्रो प्रयास सटिक प्रहार गरेर नकआउट पार्ने हुनुपर्छ, तर अहिलेको जथाभावी प्रयोग भनेको सिकारु खेलाडीहरू पठाएर कोरोनालाई प्रशिक्षित गराएको जस्तो हुनजान्छ। सिकारुले एक–दुई मुक्का त हान्लान् तर कालान्तरमा उल्टो कोरोनालाई थप शक्तिशाली बनाउँछ।
सबैभन्दा ठूलो रिस्क यही हो।
उनी भन्छन्, ‘अहिले मलाई के लागिरहेको छ भने इन्डिया र नेपालमा अहिले निकै फैलिरहेको कुरामा- इन्डियामा पनि यस्तै हचुवाको भरमा धेरै प्रयोग भइरहेको थियो यसले गर्दा पनि नयाँ भेरियन्ट निस्केको हो कि भन्ने कुरा पनि एउटा शंका छ।’
९) के प्लाज्मा थेरापी ‘रामवाण’ हो त?
होइन। नेपालमा पहिलो केसमा उपचार सफल भयो तर त्यसलगत्तै यसको सफलताका कथा बुनिए। तर दोस्रो पटक प्लाज्मा चढाइएका व्यक्तिको मृत्यु नै भएको थियो। धरानको वीपी कोइराला स्वास्थ्य विज्ञान प्रतिष्ठानमा सुरुमा प्लाज्मा दिइएका दुई जना बिरामीको पनि मृत्यु भएको थियो। चितवनमा पनि उतिबेला अर्थात् भदौमै प्लाज्मा चढाइएका बिरामीको मृत्यु भएको थियो।
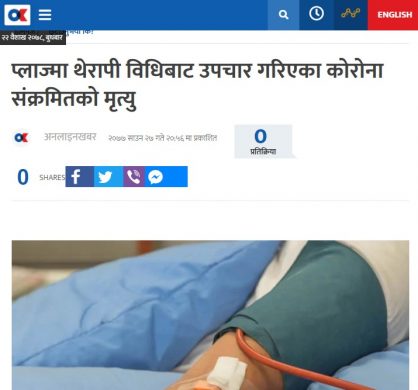
अनलाइनखबरमा साउन २७ गते प्रकाशित समाचार
कति जनाको सफल भयो, कति जनाको असफल भयो? सफल हुने वा नहुने केसमा कति एन्टिबडीको मात्रा थियो, यो सब तथ्याङ्क राखेका छन् कि छैनन् मलाई थाहा भएन। तर उपचारका लागि हैन, अध्ययन र अनुसन्धानका लागि मात्र यो विधि सिफारिश गरिएका कारण त्यो सब तथ्याङ्क हुनुपर्ने हो। यसलाई सार्वजनिक गर्नु पर्छ।
प्लाज्मा थेरापी गर्दाखेरीको अर्को समस्या भनेको हतार हतारमा इमर्जेन्सी भनेर मान्छे ल्याएर रगत निकालेर त्यसको प्लाज्मा निकालेर बिरामीलाई चढाइदियो भने त्यसले समस्या निम्त्याउन सक्छ। किनभने त्यो प्लाज्मा दिने मानिसलाई एचआइभी एड्स वा हेपाइटाटिस सी लगायतका अरु भाइरस हुनसक्छ। त्यसको राम्रोसँग स्क्रिनिङ गर्नै पर्छ। नत्र सर्ने सम्भावना हुन्छ।
डा. सुदीपले इजिप्टमा १९९० को दशकमा भएको एउटा घटनाको उदाहरण दिए। त्यतिबेला हेपाटाइटिस सीको स्क्रिनिङ नगरी मान्छेहरुलाई प्लाज्मा चढाइएको थियो। हेपाटाइटिस सीको चाहिँ इन्फेक्सन भएको पाँच सात वर्षपछि मात्र लक्षणहरु देखिन्छ। त्यसको आठ दश वर्षपछि त संसार भरी हेपाटाइटिस सीको सबभन्दा बढी संक्रमण भएको देश इजिप्ट बन्यो।
यी कुराहरुलाई ध्यानै नदिइकन एउटा पाटो मात्र हेरेर सबले आफ्नै हिसाबले हचुवाको भरमा उपचार गर्न थाल्यो भने पछि झन् ठूलो समस्या निम्तिएला भन्ने डर रहेको उनी बताउँछन्।
१०) जवाफ नभएका प्रश्नहरु

यो अमेरिकाको पब्लिक रेडियो नेटवर्क एनपीआरको वेबसाइटमा प्रकाशित समाचार हो। यो प्लाज्मा थेरापीसित सम्बन्धित विषय हो। एफडीएका प्रमुख Stephen Hahn ले पोहोर अगस्तमा प्लाज्मा थेरापी लिने १०० मध्ये ३५ जना बच्ने दावी गरेका थिए। जसलाई विज्ञहरुले भ्रामक भन्दै आलोचना गरेका थिए। त्यसपछि उनले माफी माग्नु परेको थियो।
खासमा एफडीएले प्लाज्मालाई आकस्मिक अवस्थामा मात्र प्रयोग गर्ने अनुमति त्यतिबेला दिएको हो। नेपालको अनुसन्धानको नतिजा सार्वजनिक गरिएको छैन तर विदेशमा गरिएका अध्ययनहरुले कोरोना लागेको धेरै समय भइसकेको वा सिकिस्त वा मध्यम बिरामीलाई समेत फाइदा गरेको देखिएको छैन।
अध्ययनले खासै फाइदा नदेखेको, फाइदा देखिने सामान्य लक्षण भएकाहरु ९८ प्रतिशत आफै निको हुने भएकोले प्लाज्माबाट खासै फाइदा नभएको देखिएको छ। त्यसो भए किन अहिलेसम्म नेपालमा प्लाज्मा थेरापीलाई उपचारकै रुपमा जस्तो चलाउन खोजिएको छ त। किन सामाजिक सञ्जालमा प्लाज्माका लागि हारगुहार मच्चाइँदैछ त? के आधारमा चिकित्सकहरुले प्लाज्माका सिफारिश गरेका हुन्? के साँच्चै फाइदा नै हुने सम्भावना भएर सिफारिश गरेका हुन् त? नियामक निकायले यसबारे तत्काल नयाँ परिस्थिति अनुसारको गाइडलाइन बनाउनु पर्ने होइन र ?
हैन त्यो सुषुप्त भाँडामाझी त कहाँ हराएछ ? अदृश्य भाँडामाझी मा पो परिणत भएछ / कुर्लि कुर्लि कोरोना हौवा भन्थ्यो नाना थरीबात पैसा खाएर
अनि त्यो तोरी लाउरे चस्मा लगाएर संकीर्ण रुपले ब्राम्हण बाद र हिन्दुत्व कुर्लंदै काठपात लाइ जडिबुटी भनेर इन्टरनेट ब्य्योपार गरेर हौवा हौवा भन्ने ठग चाहिं अब घर मा लुके जस्तो छ
जोकर हरु